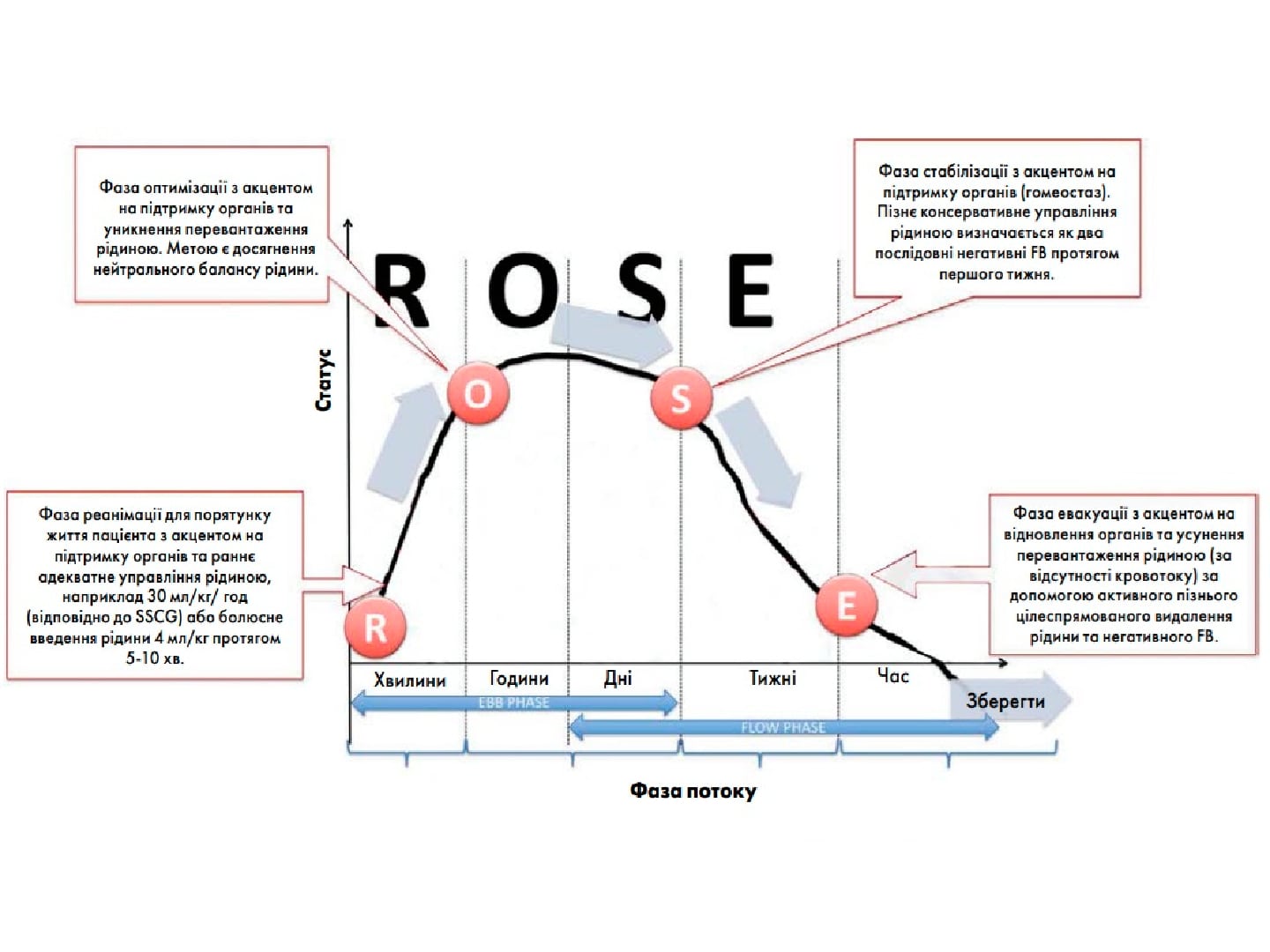
Коррекция стрессовой гипергликемии у хирургических пациентов с метаболическим синдромом
Резюме. Гипергликемия и нарушение толерантности к глюкозе сопровождают периоперационный стресс у хирургических больных.
По результатам исследований доказано, что повышение уровня глюкозы не представляет значительного риска, если уровень лактата не является повышенным. Поэтому необходима коррекция стрессовой гипергликемии с целью снижения летальности, причем не введением инсулина, а другими препаратами, потому что дополнительные дозы инсулина способствуют росту показателя лактата при наличии инсулинорезистентости.
Целью нашего исследования было изучение эффективности препарата Ксилат как составного компонента интенсивной терапии пациентов с метаболическим синдромом в периоперационном периоде.
Материалы и методы. В исследовании принимали участие 21 женщина с метаболическим синдромом, которым было выполнено ургентное хирургическое вмешательство по поводу опухолей в области малого таза.
Результаты исследования. По результатам исследования было выявлено существенное снижение уровня глюкозы крови после начала лечения Ксилатом у пациентов в послеоперационном периоде.
Известно, что метаболический синдром диагностируется у каждого пятого в популяции и представляет опасность нарушения всех видов обмена (углеводного, жирового, минерального), возникновения сахарного диабета 2-го типа, гипертонической болезни, атеросклероза, развития инфаркта и инсульта, появления проблем опорно-двигательного и связочного аппарата, повреждения суставов и позвоночника и т. д. Риск развития инфаркта и инсульта увеличивается в 6–7 раз по сравнению с пациентами без метаболического синдрома.
Ключевым звеном метаболического синдрома является первичная инсулинорезистентность и компенсаторная гиперинсулинемия и гиперглюкоземия. Гиперинсулинемия любого происхождения приводит к формированию инсулинорезистентности, генерирует и поддерживает резистентность к инсулину вне зависимости от основной патологии. У хирургических пациентов с метаболическим синдромом также наблюдается повышенный уровень маркеров воспаления, включая цитокины и С-реактивный белок, что еще больше провоцирует возникновение осложнений [9].
В то же время существуют доказательные данные касательно возникновения стрессовой гипергликемии у хирургических больных и ее неблагоприятного влияния на организм пациентов. Стрессовая гипергликемия сопровождает множество критических состояний организма человека и напрямую связана с повышенной летальностью [3]. Стрессовая и диабетическая гипергликемия идентифицирована как независимый фактор риска роста летальности, продления сроков пребывания пациентов в отделениях интенсивной терапии.
Последним ориентиром целевого уровня гликемии для хирургических пациентов, находящихся в отделениях интенсивной терапии, служит концентрация в пределах 7,7–10 ммоль/л. Это приводит к снижению как летальности, так и количества осложнений у хирургических больных [10].
По результатам исследований, повышение уровня глюкозы не представляет значительного риска, если уровень лактата не повышен [8]. Таким образом, необходима коррекция стрессовой гипергликемии для снижения уровня летальности не введением инсулина, а другими препаратами, поскольку дополнительные дозы инсулина способствуют росту показателя лактата при условии наличия инсулинорезистентности [4,6].
Гипергликемия и нарушение толерантности к глюкозе сопровождают периоперационный стресс у хирургических больных. А учитывая наличие метаболического синдрома, существенно увеличивается отрицательное влияние инсулинорезистентности и гипергликемии. Гипергликемия повышает осмолярность и приводит к клеточной дегидратации, нарушениям электролитного и кислотно-щелочного обмена. Повышенное продуцирование лактата вызывает ацидоз, гипокалиемию, гипонатриемию с избыточным выведением последних через почки. Из-за нарушения водного и электролитного обмена возникают различные нарушения со стороны сердечно-сосудистой системы (тахикардия, гипотония, аритмии) [8].
В критических состояниях в условиях гиперметаболизма и значительного увеличения потребности в энергии существенно меняется обмен углеводов. Начинается активный распад гликогена с выбросом глюкозы в кровь и развитием гипергликемии. При этом усиливаеся как аэробный, так и анаэробный гликолиз.
В случае аэробного гликолиза увеличивается образование углекислого газа, что ведет к ацидозу и нарушению дыхательной функции. Выделение повышенного количества CO2 легкими может увеличивать нагрузку на органы дыхания у пациентов после операций, особенно у находящихся на продленной вентиляции легких или имеющих дыхательную недостаточность. В периоперационном периоде закономерно увеличиваются расходы энергии в покое пациента на 5–10 %, а в случае инфекционных осложнений (перионит) энергорасходы покоя повышаются до 50 %.
Основной задачей предоперационной подготовки у больного с метаболическим синдромом является коррекция углеводного обмена, гипо- и гиперволемических состояний, по возможности — компенсация функции почек, профилактика инфекционных осложнений.
В критических состояниях аэробное окисление глюкозы может сопровождаться повышенным образованием СО2 и развитием ацидоза. Поэтому в данных условиях лучшим может стать окисление жирных кислот и анаэробный распад глюкозы. Многоатомные спирты не приводят к повышению уровня глюкозы в крови.
Проблема гипергликемии в результате снижения толерантности к глюкозе у пациентов в состояниях, ассоциированных с тяжелым стрессом, а также проблема профилактики избыточного введения инсулина у таких больных закономерно диктуют необходимость применения субстратов в составе энергетической поддержки, метаболизм которых не зависит от инсулина [1]. Потенциально неблагоприятные последствия гиперинсулинемии могут быть скорректированы при помощи введения многоатомных спиртов (полиолей), важное место среди которых занимает ксилит. Гиперактивация аэробного гликолиза, сопровождающая периоперационный период у хирургических пациентов, подавляется назначением препарата Ксилат [2,5,7].
Исследования на людях показали быстрый метаболизм Ксилата, меньшее влияние на концентрацию глюкозы в крови, повышенную эффективность в отношении сохранения белка в организме, снижение печеночной функции глюконеогенеза, антикетогенный эффект и менее повреждающий эффект на вены. Таким образом, парентеральные растворы Ксилата могут быть особенно полезны для хирургических пациентов с метаболическим синдромом на этапе интенсивной терапии.
Ксилат после внутривенного введения быстро распределяется в организме и не влияет на уровень глюкозы в крови, поскольку его утилизация не зависит от инсулина.
Еще 10 лет назад в интенсивной терапии широко использовались растворы глюкозы. На данный момент применение растворов глюкозы у пациентов в среднетяжелом и критическом состояниях существенно ограничено из-за вероятности дегидратации клеток, повышения продукции СО2 и лактата (последний увеличивается на 80–85 % у критических больных), увеличения тканевой ишемии и головного мозга, возможности трансформирования глюкозы в источник токсинов при нарушении гемодинамики. Полностью отказались в современных клиниках от рутинного использования глюкозы для восстановления объема циркулирующей крови. По некоторым показаниям вместо растворов глюкозы эффективно введение препарата Ксилат.
Цель исследования — изучить эффективность препарата Ксилат в качестве составного компонента интенсивной терапии пациентов с метаболическим синдромом в периоперационном периоде.
Материалы и методы исследования
Исследование проведено у 21 женщины с метаболическим синдромом, которым выполнено ургентное хирургическое вмешательство по поводу опухолей в области малого таза. Среди них у 17 (80,9 %) женщин показаниями к операции были большие опухоли яичников. У 4 (19,1 %) женщин диагностировали объемные образования кишечника. Следует отметить, что у 8 (38,1 %) больных был диагноз сахарный диабет 2-го типа, у 6 (28,6 %) — сахарный диабет 1-го типа, а у 18 (85,7 %) — гипертоническая болезнь.
Всем пациенткам введен препарат Ксилат (Юрия-Фарм) — 5–6 мл/кг/сутки 50–70 капель/мин в течение 3 дней послеоперационного периода. Контрольную группу составили 15 женщин с метаболическим синдромом, прошедших хирургическое лечение в областной клинической больнице по поводу опухолей яичников, но получивших альтернативную инфузионную терапию в послеоперационном периоде (по данным архивных историй болезни).
Иследование выполнено в соответствии с принципами Хельсинской Декларации. Протокол исследования утвержден Локальным этическим комитетом указанного в работе учреждения. На проведение исследований получено информированное согласие женщин.
Результаты исследования и их обсуждение
По результатам исследования выявлено существенное уменьшение уровня глюкозы крови после начала лечения Ксилатом у пациентов в послеоперационном периоде. Из рисунка 1 видно, что восходящий уровень гипогликемии сразу в послеоперационном периоде был почти одинаков в исследуемой и контрольной группах (7,6 ммоль/л и 7,8 ммоль/л соответственно). После начала лечения Ксилатом существенно снизилась глюкоземия в 1-й день лечения (6,5 ммоль/л) и на 3-й день лечения (5,7 ммоль/л).
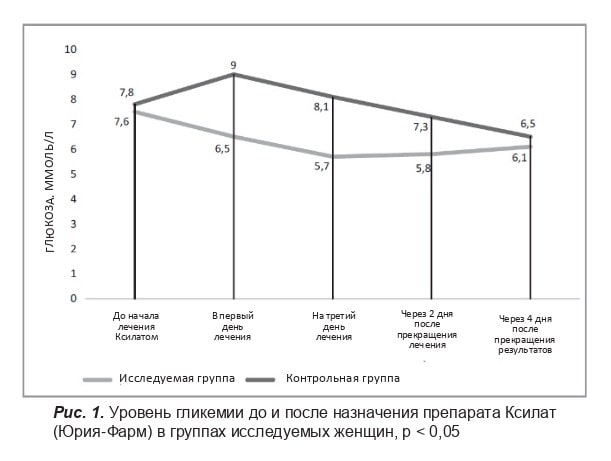
Даже после прекращения инфузионной терапии Ксилатом в исследуемой группе относительно продолжительное время наблюдался показатель глюкозы на уровне 5,7 ммоль/л при минимальной коррекции инсулином. У женщин группы анамнестического контроля показатели глюкозы крови составили 9 ммоль/л сразу после операции как проявление стрессовой гипергликемии, несмотря на адекватную коррекцию инсулином, что объясняется наличием стрессового фактора — операции.
Учитывая, что у пациентов с сахарным диабетом наблюдается нарушение трофики, а послеоперационная рана заживает с определенными сложностями, важным является гипогликемическое влияние препарата Ксилат для коррекции послеоперационной стрессовой гипергликемии у пациентов с сахарным диабетом. Известно, что на фоне ургентного хирургического вмешательства у пациентов возникает больше осложнений.
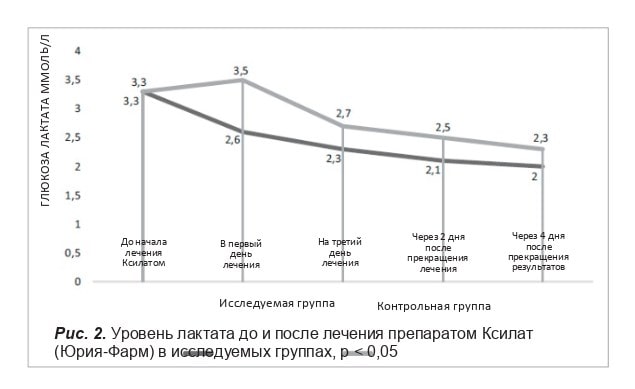
Измерение показателя лактата крови является маркером тяжести состояния больного и прогнозирования результатов лечения. Высокий показатель лактата является прогностическим признаком отрицательного результата из-за низкой энергетической эффективности при анаэробном гликолизе у пациентов в периоперационном периоде.
У хирургических пациентов с метаболическим синдромом, в частности с сахарным диабетом, повышение показателя лактата связано не с гипоперфузией, а с нарушением обмена веществ.
По данным рис. 2, после лечения препаратом Ксилат наблюдалось уменьшение показателя лактата в исследуемой группе по сравнению с контрольной. Почти полная нормализация показателя лактата отмечается на 3-й день лечения, что совпадало с 3-ми сутками послеоперационного периода и было маркером положительного результата хирургического вмешательства.
Приводим клинический случай. Пациентка М., 43 года, госпитализирована в хирургическое отделение с жалобами на выраженную абдоминальную боль. При обследовании обращало на себя внимание то, что у женщины избыточная масса тела (ожирение ІІІ степени). Из анамнеза известно, что женщина страдает сахарным диабетом 1-го типа в течение 14 лет.
Обращали на себя внимание бледность кожного покрова, выраженная тахикардия (110 уд./мин), избыточная потливость. В анализе крови — гемоглобин 110 г/л, лейкоциты — 13×109, СОЭ — 36 мм/час, небольшой сдвиг формулы влево: палочкоядерных — 9 %, лимфоцитов — 13 %, сегментоядерных — 65 %, моноцитов — 9 %, эозинофилов — 4 %. При биохимическом исследовании выявлены следующие показатели: АЛТ — 38 ммоль/л, АСТ — 42 ммоль/л, глюкоза крови — 7,9 ммоль/л, лактат — 3,1 ммоль/л.
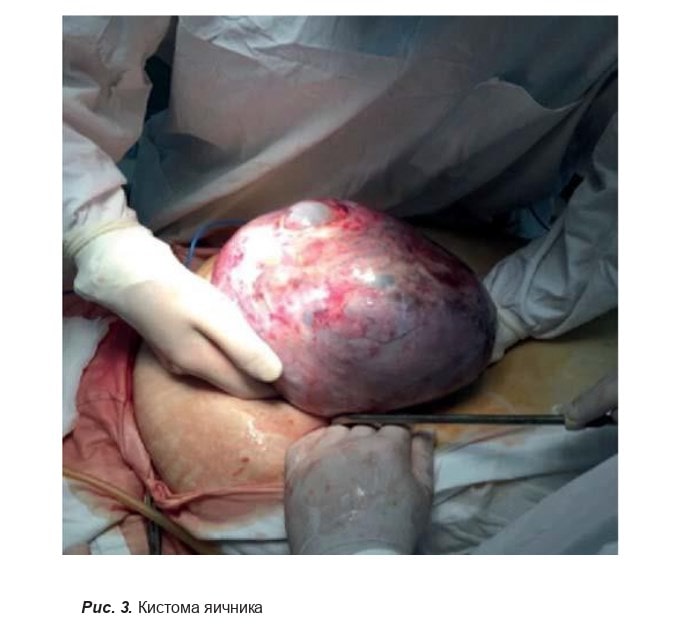
Ультразвуковое исследование брюшной полости показало большое объемное образование, исходящее из яичника (кистому яичника). Учитывая среднетяжелое состояние больной, выраженный болевой синдром с признаками значительной вегетативной реакции, была проведена операция в ургентном порядке.
Во время операции извлекли объемное образование большого размера (рис. 3).
По результатами гистологического исследования установили кистому яичника. В послеоперационном периоде женщине назначили инфузионную терапию с добавлением препарата Ксилат (Юрия Фарм), антибиотикотерапию, антикоагулянтную терапию, антимикотические препараты. В послеоперационном периоде комплексная инфузионная терапия с добавлением препарата Ксилат способствовала нормализации показателей крови, в частности лактата и глюкозы.
Операционная рана зажила первичным натяжением. Женщину выписали домой на 10-е сутки послеоперационного периода.
Выводы
- Учитывая, что стрессовая и диабетическая гипергликемия является независимым фактором риска роста летальности у хирургических пациентов с метаболическим синдромом, увеличение сроков пребывания пациентов в отделениях реанимации и интенсивной терапии и стоимости лечения, важным является проведение лечения, в частности инфузионной терапии с назначением препаратов, не повышающим уровень глюкозы и способствующим снижению потребности в инсулине у пациентов с сахарным диабетом в послеоперационном периоде.
- Повышение показателя лактата у хирургических пациентов с наличием стрессовой гипергликемии увеличивает риск летальности пациентов, а дополнительное введение инсулина в условиях формирования инсулинорезистенности способствует увеличению показателя лактата. Выше сказанное доказывает необходимость назначения препаратов, которые позволяют уменьшать лактацидемию.
- Препарат Ксилат способствует снижению риска возникновения тяжести стрессовой гипергликемии, подавляет риск формирования лактацидемии, оказывает энергетическую поддержку послеоперационных больных с сахарным диабетом с независимым от инсулина метаболизмом, стимулирует выработку эндогенного инсулина у пациентов в критическом состоянии.
- При употреблении Ксилата повышается толерантность к углеводам. Он имеет очень низкий гликемический индекс, антикетогенные свойства, не оказывает неблагоприятное воздействие на центральную нервную систему, обмен гормонов и нейротрансмиттеров.
Авторы заявляют об отсутствии конфликта интересов.
Авторы:
Криворчук Игор Григорьевич — к. мед. н., ассистент каф. хирургии с курсом неотложной и сосудистой хирургии НМУ имени А. А. Богомольца, Лещишин Иван Михайлович — к. мед. н., доц. каф. хирургии с курсом неотложной и сосудистой хирургии НМУ имени А. А. Богомольца.
Литература:
- American Diabetes Association. (2007, Jan 30). Nutrition Recommendations and Interventions for Diabetes. A position statement of the American Diabetes Association. Diabetes Care. 1: 48–65. URL: https://doi.org/10.2337/dc07_S048.
- Bar_Or D, Carrick M, Tanner A, Lieser MJ, Rael LT, Brody E. (2018, Feb). Overcoming the Warburg Effect: Is It the Key to Survival in Sepsis? Journal of Critical Care. 43: 197–201.
- Bar_Or D, Rael LT, Madayag RM, Banton KL, Tanner II A, Acuna DL et al.(2019, Mar 27). Stress Hyperglycemia in Critically Ill Patients: Insight Into Possible Molecular Pathways. Frontiers in Medicine: Intensive Care Medicine & Anesthesiology. URL: https://doi.org/10.3389/fmed.2019.00054.
- Berhane F, Fite A, Daboul N, Al_Janabi W, Msallaty Z, Caruso M et al.(2015, Apr 19). Plasma Lactate Levels Increase during Hyperinsulinemic Euglycemic Clamp and Oral Glucose Tolerance Test. Journal of Diabetes Research. DOI: 10.1155/2015/102054.
- Brault C, Zerbib Y, Delette C, Marc J, Gruson B, Marolleau JP et al. (2018, Jun 20). The Warburg Effect as a Type B Lactic Acidosis in a Patient with Acute Myeloid Leukemia: A Diagnostic Challenge for Clinicians. Frontiers in Oncology. 8: 232. DOI: 10.3389/fonc.2018.00232.
- Green JP, Berger T, Garg N, Horeczko T, Suarez A, Radeos MS et al. (2012, Nov 20). Hyperlactatemia Affects the Association of Hyperglycemia with Mortality in Nondiabetic Adults with Sepsis. Academic Emergency Medicine. 19 (11): 1268–1275. URL: https://onlinelibrary.wiley.com/doi/full/10.1111/acem.12015.
- Natesan V. (2018, Feb). Adrenergic Blockade Inhibits Bacterial Quorum Sensing and Reverses Warburg Effect in Septic Shock. British Journal of Anaesthesia. 120 (2): 412–413. DOI: 10.1016/j.bja.2017.12.010.
- Packer M. (2017, Oct 17). Activation and Inhibition of Sodium_Hydrogen Exchanger Is a Mechanism That Links the Pathophysiology and Treatment of Diabetes Mellitus With That of Heart Failure. Circulation. 136 (16):1548–1559. URL: https://www.ahajournals.org/doi/pdf/10.1161/CIRCULATIONAHA.117.030418.
- Shanik MH, Xu Y, ?krha J, Dankner R, Zick Y, Roth J. (2008, Feb 31). Insulin Resistance and Hyperinsulinemia. Is hyperinsulinemia the Cart or the Horse? Diabetes Care. 2: 262–268. URL: https://doi.org/10.2337/208–s264.
- Stapleton RD, Heyland DK. (2018, Jul 24). Glycemic Control and Intensive Insulin Therapy in Critical Illness. UpToDate. URL: https://www.uptodate.com/contents/glycemic_control_and_intensive_insulin_therapy_in_critical_illness.